Люмбоишалгия
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
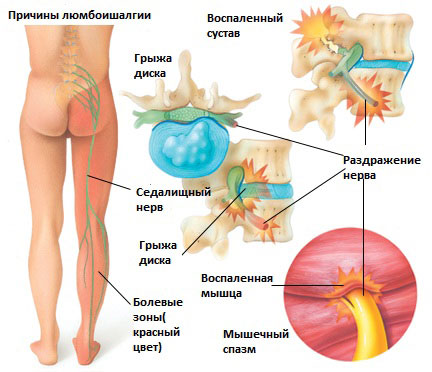
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Источник
Щелчки в коленном суставе являются довольно распространенной причиной обращения пациентов к хирургам-ортопедам. У некоторых пациентов эти щелчки сопровождаются болевыми ощущениями, однако в большинстве случаев никаких посторонних ощущений эти щелчки не вызывают. У некоторых пациентов в анамнезе может быть травма коленного сустава, в большей же части случаев пациенты ничего такого не помнят. В один прекрасный день пациент просто замечает, что его колено начало щелкать. Лечение необходимо далеко не во всех подобных случаях, однако в некоторых из них оно может быть показано.
Подавляющее число пациентов, отмечающих щелчки в колене, не испытывают при этом болевых ощущений, поэтому беспокоиться об этом не стоит. Есть ряд интересных научных исследований, в которых показано, что пациенты, у которых щелкают коленки, становятся очень тревожными. Они начинают беспокоиться о том, что щелчки в коленном суставе приведут к быстрому изнашиванию суставного хряща и дегенеративному поражению коленного сустава. На самом деле щелчки в коленном суставе в подавляющем большинстве случаев вызваны движением нормальных анатомических структур в области коленного сустава. А это означает, что никакого остеоартроза вследствие этого у вас не будет. В ряде исследований показано, что щелчки могут быть вызваны появлением газа в коленном суставе. Это не опасно. Также щелчки могут вызываться перемещением в полости сустава суставной жидкости. Это опять же нормально.
А теперь давайте поговорим о ситуациях, когда щелчки в коленном суставе сопровождаются болевыми ощущениями. Рассмотрим ряд наиболее распространенных причин этого явления.
Что является причиной щелчков в коленном суставе?
+
Наши коленные суставы образованы тремя костями — нижним концом бедренной кости, верхним концом большеберцовой кости и надколенником. Эти кости стабилизируются и удерживаются друг рядом с другом большим числом связок. Движения в коленном суставе обеспечиваются слаженной работой мощных крупных мышц и сухожилий. Между образующими коленный сустав концами костей располагаются мениски, которые являются своего рода амортизаторами.
Любые из описанных структур могут повреждаться в результате физической нагрузки, травмы или даже вследствие естественного износа. Щелчки в коленном суставе могут быть вызваны повреждениями практически любых описанных выше анатомических структур.
Наиболее распространенные причины щелчков и других посторонних механических ощущений в коленном суставе:
- Хондромаляция: это состояние, характеризующееся дегенерацией суставного хряща, например, надколенника. В результате дегенерации гладкая в норме поверхность суставного хряща становится неровной. При движении неровной суставной поверхности надколенника по соответствующей суставной поверхности бедренной кости возникают щелчки, шум или хруст.
- Разрывы менисков: между суставными концами бедренной и большеберцовой кости в коленном суставе располагаются два мениска. Мениски по форме напоминают букву «С» и защищают суставные поверхности образующих коленный сустав костей. При повреждении мениска оторванный его фрагмент может вызывать появление в коленном суставе щелчков при определенных движениях.
- Дефекты хряща: образующие коленный сустав кости покрыты толстым и гладким слоем «суставного хряща». Травмы и некоторые заболевания, например, рассекающий остеохондрит, могут приводить к появлению дефектов в слое хряща. Такая поврежденная суставная поверхность становится неровной, в результате чего могут появляться различные механические ощущения, в т.ч. щелчки в коленном суставе. Это не самая частая причина болезненных щелчков в коленном суставе.
- Вывихи надколенника. Вывихи надколенника встречаются гораздо чаще, чем принято думать. Если вы во время занятия каким-либо спортом, подвернули ногу и почувствовали щелчок в коленном суставе, высока вероятность, что причиной этому стал вывих надколенника. Надколенник располагается в борозде на передней поверхности бедренной кости. В идеале он должен располагаться строго по центру этой борозды. Иногда надколенник смещается в борозде в ту или иную сторону, а иногда и вовсе покидает ее. Вывихи надколенника или нарушение его нормальной биомеханики является одной из наиболее распространенных причин щелчков в коленном суставе. Это очень сложная проблема, требующая полноценного обследования у ортопеда, специализирующегося на проблемах малтрекинга и нестабильности надколенника.
- Синдром патологической синовиальной складки: синовиальная складка — это складка внутренней выстилки коленного сустава. Такие складки есть у многих людей, однако они относительно нечасто становятся причиной щелчков и боли в коленном суставе. Со временем или в результате повторяющих нагрузок эти складки могут утолщаться и воспаляться, становясь причиной болезненных щелчков в коленном суставе.
- Остеоартроз: это дегенерация или «истончение» суставного хряща. Нормальный суставной хрящ — это невероятная гладкая и ровная ткань. По мере прогрессирования остеоартроза поверхность хряща становится все более неровной. Иногда такой хрящ может даже отслаиваться от подлежащей кости, в результате чего образуется дефект хряща. Любые неровности суставных поверхностей могут вызывать при движениях появление щелков в коленном суставе.
Если такие простые средства, как давящая повязка, растягивание мышц и временное ограничение физических нагрузок, не приносят желаемого эффекта, имеет смысл обратиться к врачу.
Существуют и другие, менее распространенные причины щелчков в коленном суставе. Описанные выше причины обычно вызывают не только щелчки, но и боль в коленном суставе. Если щелчки у вас в коленном суставе сопровождаются болевыми ощущениями, рекомендуем проконсультироваться с врачом.
У многих из нас эти щелчки абсолютно безболезненны. Иногда их причины так и остаются неизвестными. Во многих ситуациях можно считать эти щелчки «нормой», не требующей никакого лечения.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
ВИДЕО С АРТРОСОКПИЧЕСКИХ ОПЕРАЦИЙ ПРОВЕДЕННЫХ В НАШЕЙ КЛИНИКЕ
+
АРТРОСКОПИЯ КОЛЕННОГО СУСТАВА
View this post on Instagram
Операция на мениске. Пациент не молод. У пациента выраженный артроз, участки разрушения суставного хряща мыщелка бедра ?Поврежденный участок мениска удален, выполнена пластика хряща бедра ◽#Мениск — это структура полукруглой формы внутри колена, располагающаяся между суставными площадками бедренной и большеберцовой кости ◽Мениск распределяет нагрузку и предохраняет суставные хрящи, а также отчасти придает устойчивость в колене во время ходьбы. Внутри колена два мениска — внутренний и наружный ◽Травма мениска достаточно частое явление, которое наиболее распространено среди физически активных граждан ◽Мениски также повреждаются при различных дегенеративных процессах внутри колена, например остеоартрозе ◽Разорванный мениск и его фрагменты могут необратимо разрушить суставной хрящ, вплоть до его стирания до кости (хорошо видно на видео) ◽Мениски структуры хрящевые, поэтому на рентгеновских снимках не визуализируются. Диагноз устанавливается врачом специалистом на основании жалоб, результатов клинических тестов и данных магнитно резонансной томографии ◽Лечение повреждений менисков чаще хирургическое. С помощью артроскопии мениска выполняется частичное (парциальное) или реже полное его удаление. Также возможно положить швы на мениск и прификсировать его к точке отрыва ◽При незначительных травмах мениска возможно безоперационное лечение ◽Показаниями к хирургической операции являются крупные разрывы, характеризующиеся механическими симптомами (щелчки, хруст, ущемления, ограничение подвижности), рецидивирующим образованием жидкости в суставе, а также в случаях безуспешности безоперационного лечения ◽При разрывах менисков не целесообразно откладывать лечение и мириться с плохо переносимой болью в колене. ◽В современных условиях, операции на менисках производятся при помощи артроскопиии ◽Артроскопическое вмешательство проводится через два прокола кожи. В один из них устанавливается артроскоп подключенный через камеру к монитору, через другой заводят инструменты для манипуляций в суставе. #болитколено #ПКС #артроскопия #артроз #артроскопияколенногосустава
A post shared by Ортопед-травматолог,к.м.н.? (@dr.bessarab) on Sep 12, 2017 at 1:12pm PDT
АРТРОСКОПИЧЕСКАЯ ПЛАСТИКА КРЕСТООБРАЗНОЙ СВЯЗКИ
View this post on Instagram
▫️Сегодня оперировали молодого человека с разрывом передней крестообразной связки (#ПКС) и повреждением #мениск ▫️Выполнена пластика связки трансплантатом из полусухожильной и нежной мышцы, а также шов мениска 1️⃣Крестообразная связка является наиболее часто повреждаемой структурой в коленном суставе 2️⃣В большинстве случаев, связка разрывается у людей занимающихся спортом 3️⃣Крестообразная связка является основным стабилизатором коленного сустава 4️⃣Если ПКС повреждена, пациент ощущает «подламывание» или «подкашивание» ноги при ходьбе 5️⃣Очень часто вместе с передней крестообразной связкой разрывается одна из коллатеральных связок коленного сустава и медиальный мениск 6️⃣МРТ является наиболее точным методом диагностики повреждений связок 7️⃣Операция по восстановлению крестообразной связки на данном этапе развития медицины выполняется с применением артроскопии, через минимально возможные разрезы 8️⃣Есть много различных способов восстановить переднюю крестообразную связку. Один из наиболее часто применяемых (представлен на видео) заключается в том, чтобы забрать сухожилия полусухожильной и нежной мышцы у пациента, сформировать из них трансплантат и установить его вместо порванной ПКС 9️⃣Сухожилия специальным образом обрабатываются и складываются в 3 или 4 раза, что значительно повышает прочность всего трансплантата 1️⃣0️⃣Далее, хирург готовит коленный сустав к имплантации новой ПКС. Остатки поврежденной связки удаляются 1️⃣1️⃣После, с помощью специальных инструментов просверливаются отверстия в бедренной и большеберцовой кости, через которые будет проведен трансплантат 1️⃣2️⃣Очень важным на данном этапе является правильное расположение каналов в бедренной и большеберцовой кости, только при этом условии связка будет работать правильно и пациент не будет чувствовать боль и нестабильность 1️⃣3️⃣В дальнейшем трансплантат под контролем артроскопа протягивается через каналы и полость сустава, натягивается с определенной силой и фиксируется к кости специальными винтами или пуговицами #drbessarab #артроскопияколенногосустава #артроскопияплечевогосустава #артроскопияголеностопногосустава #болитколено #болитплечо #мениск #ЗКС #травма #спортивнаятравма
A post shared by Ортопед-травматолог,к.м.н.? (@dr.bessarab) on Aug 28, 2017 at 12:46pm PDT
ЦЕНЫ НА НАШИ УСЛУГИ (АРТРОСКОПИЯ КОЛЕННОГО СУСТАВА)
+
Первичная консультация врача травматолога-ортопеда, к.м.н. — 2000 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая резекция мениска — 34000 рублей
- Пребывание в клинике
- Анестезия (эпидуральная)
- Операция: Артроскопия коленного сустава
- Расходные материалы
* Анализы для операции в стоимость не входят
Артроскопический шов мениска — 64000 рублей
- Пребывание в клинике
- Анестезия (эпидуральная)
- Операция: Артроскопия коленного сустава с швом мениска
- Расходные материалы
- Импланты (Smith and Nephew)
* Анализы для операции в стоимость не входят
Артроскопическая реконструкция передней крестообразной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция: Артроскопия коленного сустава и реконструкция связки
- Расходные материалы
- Импланты (биодеградируемые винты или пуговицы) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
Артроскопическая реконструкция задней крестообразной связки коленного сустава — 97500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция: Артроскопия коленного сустава и реконструкция связки
- Расходные материалы
- Импланты (биодеградируемые винты или пуговицы) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
Артроскопическое лечение привычного вывиха надколенника, реконструкция патело-феморальной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция: Артроскопическая пластика связок и удаление свободных внутрисуставных тел
- Расходные материалы
- Импланты (биодеградируемые винты) от ведущих зарубежных производителей
* Анализы для госпитализации и послеоперационный ортез в стоимость не входят
Реконструкция коллатеральных связок коленного сустава — 69500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция по реконструкции связок
- Расходные материалы
- Импланты (биодеградируемые винты) от ведущих зарубежных производителей
* Анализы для операции в стоимость не входят
Артроскопическая декомпрессия кисты Бейкера — 41000 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция на кисте Бейкера и при необходимости частичная резекция мениска
- Расходные материалы
* Анализы для операции в стоимость не входят
Артроскопическое рассечение внутрисуставных складок — 37000 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция на складке с резекцией мениска и лечением хряща при
- необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
Артроскопическое лечение артроза коленного сустава — 39500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, хондропластика, коабляция поврежденных участков хряща, резекция мениска при необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Источник